Psoriasis
Réduire la formation de plaque avec Vitop Psoricur
Qu’est-ce que le psoriasis ?
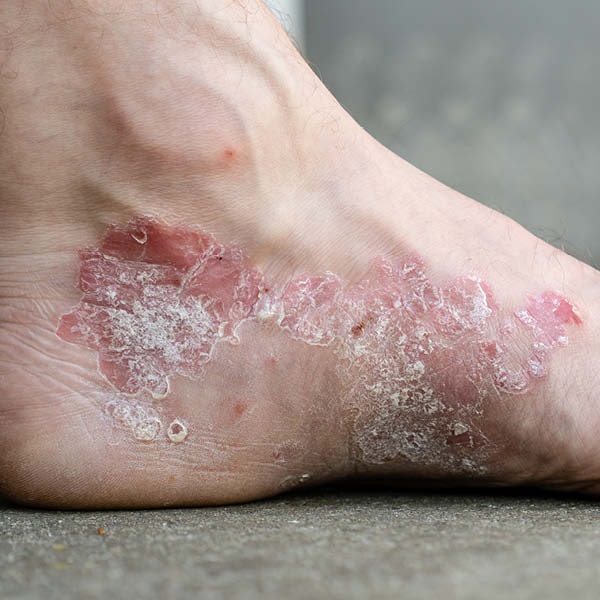
Le psoriasis (vulgaire) désigne une maladie de la peau chronique, évoluant par poussée. La maladie auto-immune sous-jacente entraîne la perception par le corps de ses propres cellules comme des substances étrangères. Le corps réagit par des inflammations de la peau. Parallèlement à cela, la formation des cellules cutanées est perturbée : étant donné que le processus de renouvellement cutané est fortement accéléré, les cellules cutanées ne peuvent pas entièrement mûrir. En conséquence, des amas de cellules apparaissent à la surface de la peau sous forme de plaques squameuses.
Cette forme de psoriasis, la plus répandue, est aussi qualifiée de psoriasis vulgaire ou psoriasis en plaques. Il existe également d’autres formes de psoriasis que l’on peut distinguer les unes des autres selon l’endroit où le psoriasis apparaît, son aspect et l’âge de la personne concernée. Citons par exemple le psoriasis pustuleux ou le psoriasis en goutte.
Quels symptômes indiquent qu’il s’agit de psoriasis ?
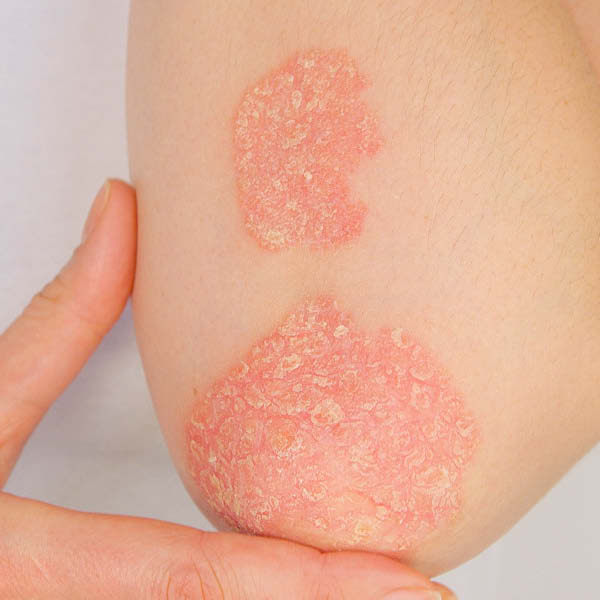
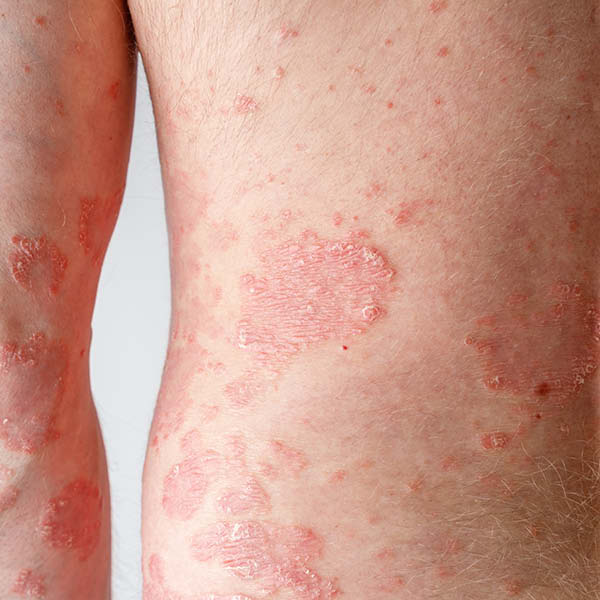
Les plaques sont le symptôme le plus typique. Il s’agit de foyers squameux blancs argentés recouvrant généralement une zone cutanée rouge et irritée. La taille et l’intensité des plaques varient. Souvent, elles s’accompagnent de démangeaisons et/ou de sensations de tiraillement.
Vous souhaitez voir directement les produits que nous recommandons ?
Le psoriasis vulgaire est la forme du psoriasis la plus répandue : 80 à 90 % de toutes les personnes atteintes de psoriasis sont touchées par cette variante de la maladie.
Symptômes : Plaques (squames argentées blanches) sur des régions cutanées rouges, souvent associées à des démangeaisons ou une sensation de brûlure
Régions du corps généralement concernées : Coude, genou, torse, visage, zone derrière les oreilles, mains et pieds
Le psoriasis guttata ou psoriasis en gouttes concerne seulement très peu de personnes atteintes de psoriasis, principalement des enfants et des adolescents. Cette forme de psoriasis apparaît la plupart du temps suite à une maladie infectieuse (p. ex. infection à streptocoques). Souvent, l’infection entraîne aussi la disparition du psoriasis, mais parfois, un psoriasis vulgaire se développe aussi au cours de la vie.
Symptômes : Le mot latin « guttata » signifie « tacheté » car les nombreux petits foyers rouges de psoriasis sont répartis en forme de gouttes dans cette variante du psoriasis.
Régions du corps généralement concernées : Torse, bras et jambes
Le psoriasis inversé se trouve en général dans les plis de la peau. Comme ces régions cutanées sont sujettes à plus d’humidité et de frottements, la formation typique de squames n’a pas lieu. Les personnes présentant une surcharge pondérale sont souvent atteintes de cette forme de psoriasis.
Symptômes : Rougeurs clairement délimitées qui suintent et démangent souvent
Régions du corps généralement concernées : Aisselles, sous la poitrine, plis du fessier et des parties génitales
Cette forme rare de psoriasis s’accompagne de boutons purulents et ne présente souvent aucune formation de squames (comme le psoriasis inversé).
Symptômes : Cloques blanches, remplies de pus, non infectieuses, qui deviennent des croûtes marron. Dans des cas rares, l’apparition de fièvre est également possible.
Régions du corps généralement concernées : Réparti sur une grande surface du corps (Psoriasis pustulosa généralisé) ou limité à une région du corps, p. ex. sur la paume des mains (Psoriasis pustulosa palmaris)
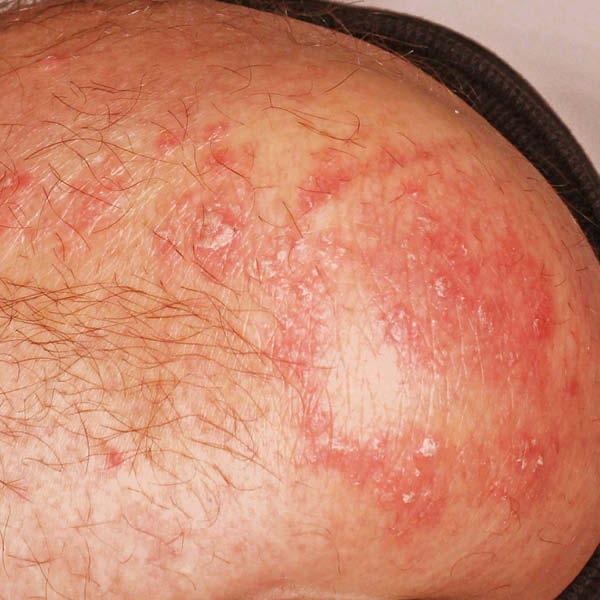
Les personnes atteintes de psoriasis présentent souvent aussi des plaques sur le cuir chevelu. Dans le langage médical, cette forme de psoriasis s’appelle le « psoriasis capitis ».
Symptômes : Zones de la peau rouges et très squameuses (plaques), qui provoquent aussi en général des démangeaisons. Dans certains cas, le psoriasis capitis peut aussi entraîner une perte de cheveux.
Régions du corps généralement concernées : Cuir chevelu avec ou sans cheveux, racine des cheveux
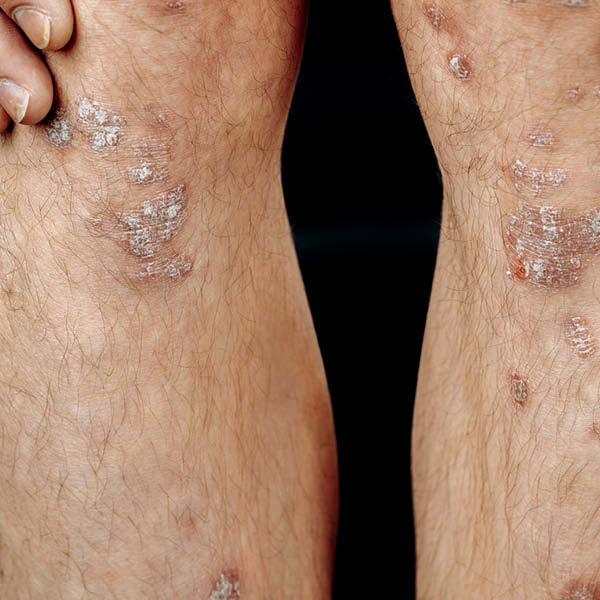
Environ 50 % des personnes atteintes de psoriasis sont aussi touchées par le psoriasis aux ongles des pieds et/ou des mains.
Symptômes : Ongles piquetés (aspect de dé à coudre dans le plat de l’ongle), taches d’huile (coloration brunâtre de l’ongle), sillons et décollement de l’ongle
Régions du corps généralement concernées : Ongles des pieds, ongles des mains
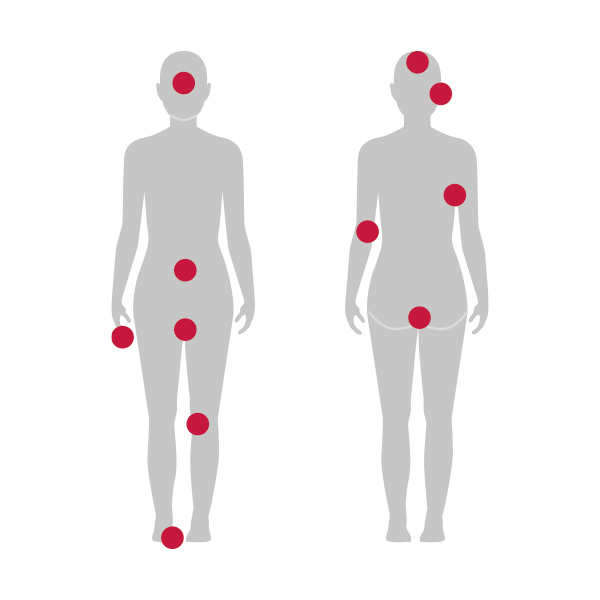
Zones du corps souvent touchées par le psoriasis
Généralement, le psoriasis vulgaire apparaît sur une ou plusieurs zones suivantes du corps :
- Surfaces d’extension des articulations et extrémités (coude, genou)
- Visage
- Tête et zones derrière les oreilles
- Ongles des mains et des pieds
- Aisselles
- Bas du dos / pli fessier
- Nombril
- Parties intimes
Le psoriasis n’est pas contagieux
L’apparition du psoriasis est avant tout d’origine génétique. Une contagion, p. ex. par contact, n’est pas possible.
Il existe deux types de psoriasis
Type I (type précoce) : La maladie se déclare avant l’âge de 40 ans, évolution généralement grave
Type II (type tardif) : La maladie se déclare après l’âge de 40 ans, évolution généralement plus modérée
Psoriasis : chiffres mondiaux
Le psoriasis fait partie des maladies de peau les plus fréquentes à l’échelle mondiale. Selon les estimations de l’Organisation mondiale de la Santé (OMS), il touche environ 125 millions de personnes, soit 2 à 3 % de la population mondiale.
Causes et apparition du psoriasis
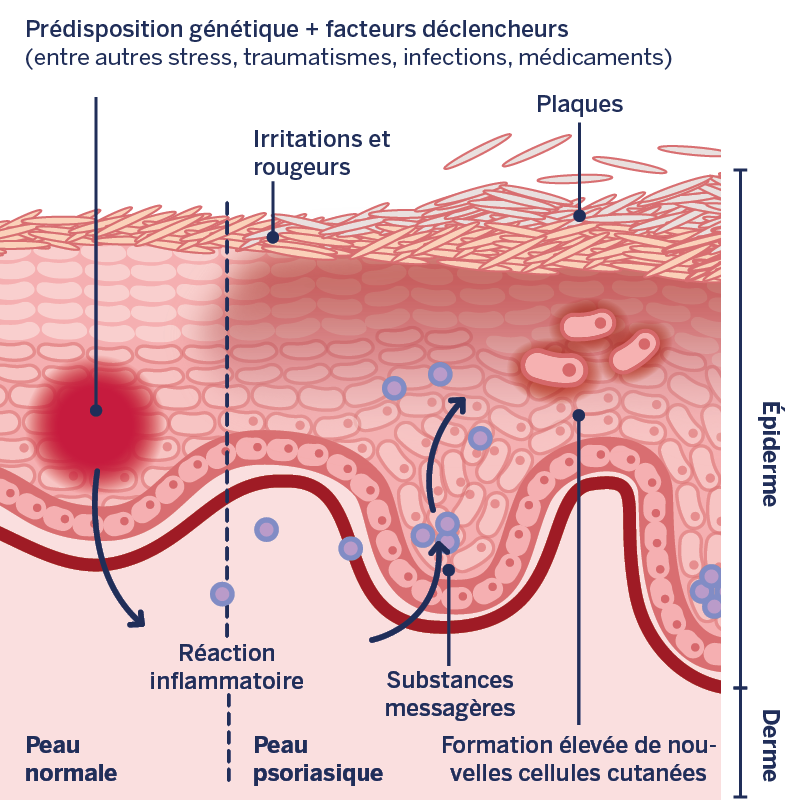
Prédisposition génétique : Même si les mécanismes précis n’ont pas encore été identifiés, il est certain que les gènes jouent un rôle important concernant le psoriasis. Ainsi, les enfants dont les parents sont atteints de psoriasis présentent un risque plus élevé de développer eux aussi un psoriasis.
Facteurs déclencheurs : Mais la prédisposition génétique seule ne mène pas au développement de la maladie. L’apparition de la maladie ou une nouvelle poussée survient en règle générale seulement lorsque la maladie est déclenchée par des facteurs individuels. Parmi ces facteurs figurent par exemple le stress, certains médicaments ou des infections.
Système immunitaire : Si la prédisposition génétique correspondante est confrontée aux facteurs déclencheurs personnels, les symptômes typiques du psoriasis apparaissent. Ces symptômes surviennent suite à une « erreur de programmation » de la réaction du système immunitaire. En effet, le corps confond ses cellules cutanées naturelles avec des protéines nocives. Le système immunitaire libère alors des substances messagères qui font en sorte que le corps attaque ses propres cellules et déclenche une réaction inflammatoire. Cette inflammation se traduit par une rougeur de la peau, des démangeaisons et la formation d’un nombre extrêmement important de nouvelles cellules cutanées. C’est ainsi que les squames typiques de la maladie (plaques) se forment.

DERMASENCE a développé un duo de produits puissant pour le soin systémique du psoriasis (peau squameuse à tendance inflammatoire avec une forte formation de plaques).
DERMASENCE Vitop Psoricur Acute care cream avec l’extrait de pastel des teinturiers innovant anti-prolifération (AP)
- Peut contribuer à prolonger les phases sans poussées dans les cas d’affections cutanées psoriasiques1
- Normalise la formation de squames et de plaques
- Apaise la peau irritée et prévient les inflammations
DERMASENCE Adtop 40 % Urea Oleogel
- Soin intensif pour les peaux squameuses et les callosités
- Effet kératolytique (élimine les callosités) et lisse la peau
Une efficacité prouvée scientifiquement
L’efficacité de Vitop Psoricur Acute care cream a été prouvée par DERMASENCE dans une étude clinique réalisée avec 16 volontaires ayant une peau sèche à tendance psoriasique.
1 Confirmé dans une étude
Les participants ont mis la crème de soin DERMASENCE Vitop Psoricur Acute care cream pendant quatre semaines. Résultat :
- 100 % des participants confirment que le produit régénère et renforce la peau.
- 93 % disent que le produit peut prolonger les phases sans poussée.
- 93 % déclarent que le produit réduit visiblement les rougeurs cutanées.
- 93 % confirment que la formation de squames est visiblement diminuée.
Sources
- Mrowietz U.; Prinz J. C. (2018): Psoriasis. Dans : Plewig, G./Ruzicka, T./ Kaufmann, R./Hertl, M. (Hrsg.). Braun-Falco’s Dermatologie, Venerologie und Allergologie. 7. Auflage. Berlin, Springer Reference Medizin. S. 677-702.
- Boehncke W.H.; Schön M.P. (2015): Psoriasis. Dans : Lancet. Heft 386. S. 983-94. doi: 10.1016/S0140-6736(14)61909-7.
- Deutsche Dermatologische Gesellschaft e.V.; Berufsverband der Deutschen Dermatologen e.V. (2021): S3-Leitlinie Therapie der Psoriasis vulgaris – adaptiert von EuroGuiDerm. AWMF-Registernr. 013-001. Dans : AWMF online.
- Armstrong A.W.; Read C. (2020): Pathophysiology, Clinical Presentation, and Treatment of Psoriasis: A Review. Dans : JAMA. Heft 323. S. 1945-1960. doi: 10.1001/jama.2020.4006. PMID: 32427307.
- Rendon A.; Schäkel K. (2019): Psoriasis Pathogenesis and Treatment. Dans : Int J Mol Sci. Heft 6. doi: 10.3390/ijms20061475. PMID: 30909615; PMCID: PMC6471628.